Rupture de la coiffe des rotateurs à Bezons

Qu'est-ce qu'une rupture de la coiffe des rotateurs et comment la diagnostiquer ?
Chirurgie de l'épaule à Bezons
Pathologie
L’articulation de l’épaule permet au membre supérieur de se mobiliser dans les différents plans de l’espace. Cette articulation est en réalité composée de plusieurs articulations dont la principale est l’articulation gléno-humérale entre la tête de l’humérus et la surface articulaire de l’omoplate : la glène.
Plusieurs muscles motorisent l’articulation de l’épaule. Les principaux sont le muscle deltoïde et les muscles de la coiffe des rotateurs. Ce dernier groupe est constitué de quatre muscles (sous-scapulaire, sus-épineux, sous-épineux et petit rond) qui s’insèrent par l’intermédiaire de tendons (les tendons de la coiffe des rotateurs) sur les tubérosités de la tête humérale (petite et grande tubérosités).
Ces tendons peuvent être lésés suite à une prédisposition anatomique ou constitutionnelle, à des traumatismes chroniques répétés, à un accident violent ou à une mauvaise vascularisation. On distingue les ruptures dégénératives qui surviennent progressivement dans le temps et les ruptures traumatiques qui surviennent brutalement (chute, luxation d’épaule).
Rupture de la coiffe des rotateurs à Bezons
Docteur Poulain spécialiste de l'épaule
Bilan préopératoire ou Comment faire le diagnostic
L’examen clinique complet du patient par votre médecin permet d’évoquer le diagnostic (douleurs d’épaule nocturnes…), d’éliminer des lésions associées (fracture, capsulite rétractile,…) et de proposer un bilan complémentaire adapté (radiographie, échographie, arthro-scanner, IRM, arthro-IRM, électromyogramme).
A l’examen clinique votre praticien recherchera à reproduire les douleurs par des tests spécifiques (Jobe, Neer, Patte, Belly press test, signe du clairon, Gerber, signe du portillon, Palm up test,…) pour tester chacun des muscles de la coiffe individuellement et comprimer la bourse sous acromiale (Yocum).
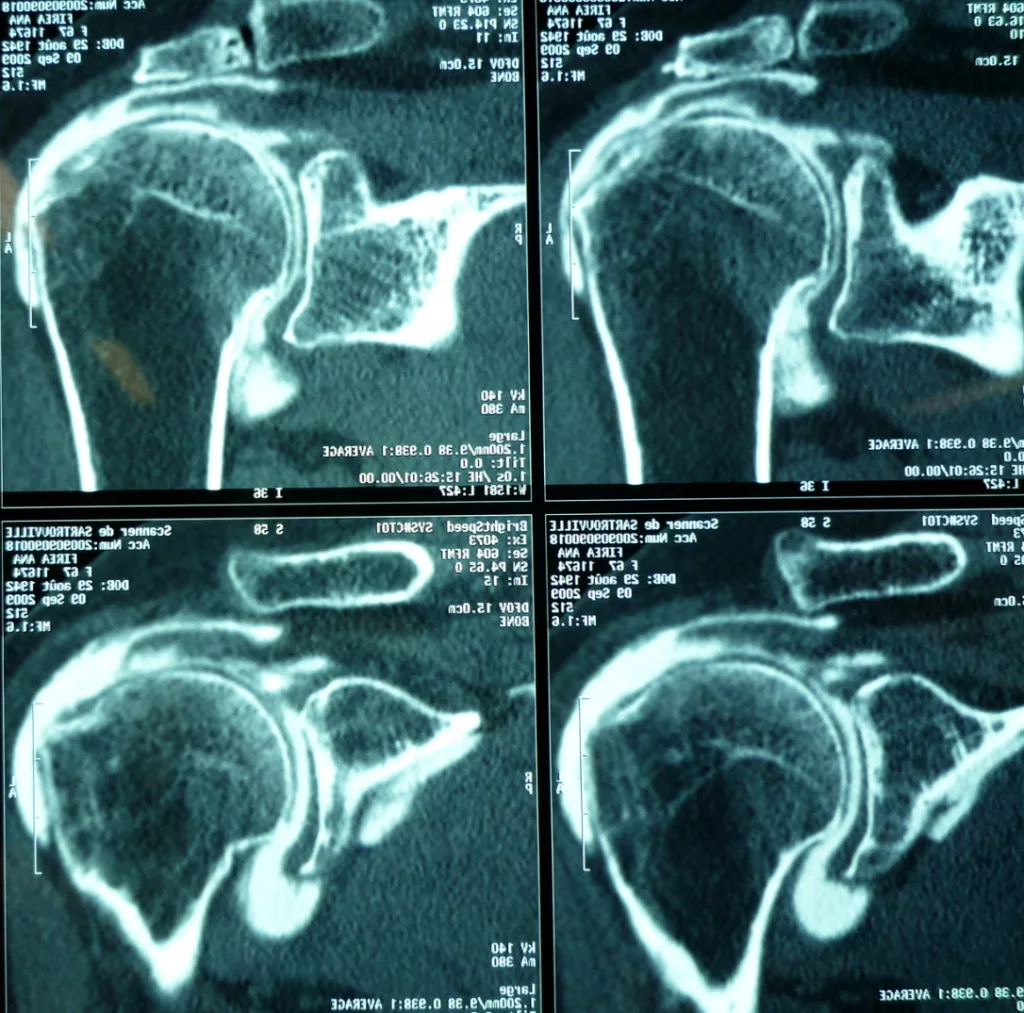
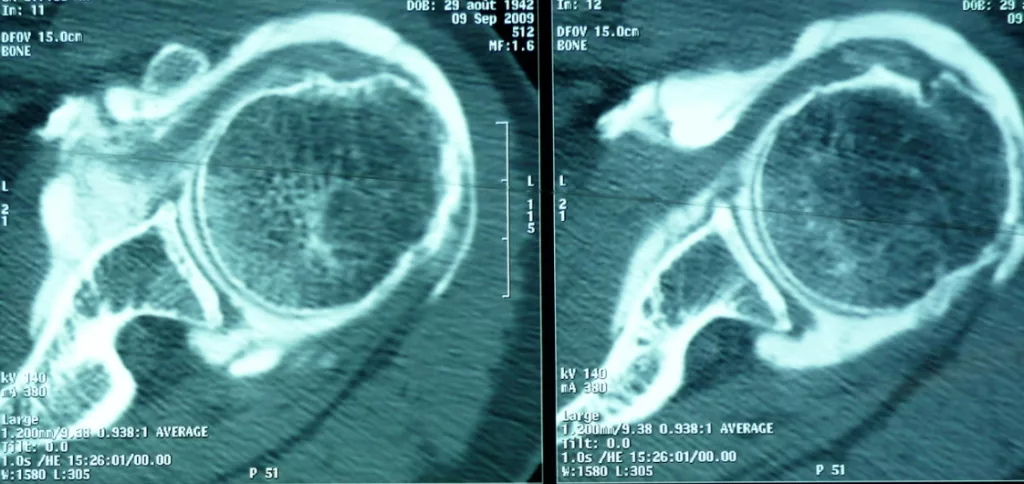
Lorsqu’il existe une rupture de la coiffe des rotateurs, l’étendue des lésions dans le plan frontal (distale, intermédiaire ou rétractée à la glène), dans le plan sagittal (rupture complète ou incomplète, nombre de tendon atteint ; si ≥ 2 tendons = rupture massive), en épaisseur (rupture transfixiante ou partielle ; face profonde ou superficielle) doit être décrite de manière précise.
Par ailleurs, le bilan apprécie la qualité osseuse (ostéoporose, lacune osseuse) et musculaire (infiltration graisseuse).
Une fois le bilan fonctionnel et lésionnel effectué, un traitement est proposé au patient.
Bilan fonctionnel
Prise en charge thérapeutique
Elles sont très variées comme l’est l’expression de la maladie.
L’arsenal thérapeutique est très vaste.
Comme souvent en orthopédie, il va du traitement des symptomes (médical) au traitement de la cause de la rupture (chirurgical).
Quel qu’il soit, il doit toujours être associé à un traitement fonctionnel : la rééducation. Cette rééducation a un but anti-inflammatoire (massage, physiothérapie, « voie de passage ») et fonctionnel (récupération des amplitudes articulaires, renforcement musculaire, recentrage de l’articulation).
Le traitement médical peut comporter des antalgiques simples, des anti-inflammatoires stéroïdiens (corticoïdes) ou non, par voie générale, locale ou en infiltration.
Les tendinopathies de la coiffe et les ruptures partielles (non transfixiantes) peuvent bénéficier d’injection de PRP (Plasma riche en plaquettes). En général, deux injections sont réalisées à un mois d’intervalle. L’efficacité peut être longue à être ressentie puisqu’il faut attendre une éventuelle cicatrisation du tendon. Ce traitement n’est pas remboursé par la sécurité sociale et donc à la charge du patient.
La chirurgie sous arthroscopie
Lorsque ces traitements sont inefficaces, que les douleurs sont invalidantes et/ou insomniantes un traitement chirurgical est proposé. Les ruptures traumatiques doivent être opérées rapidement pour espérer un meilleur résultat. Effectivement l’évolution naturelle de ces ruptures est de s’agrandir avec en parallèle une dégradation fonctionnelle (mobilité et force) et des douleurs.
Seule la chirurgie permet une réparation anatomique des tendons rompus. Elle permet grâce à des implants chirurgicaux de réinsérer le tendon au contact de l’os (tubérosités de la tête humérale).
Ce geste chirurgical est réalisé sous arthroscopie. La technique arthroscopique évite depuis quelques années la chirurgie à ciel ouvert pour les réparations de coiffe. Les avantages sont nombreux : faible rançon cicatricielle, hospitalisation courte (<10 heures), saignement réduit, risque infectieux presque nul, rétablissement plus rapide…
Il a lieu au bloc opératoire sous anesthésie générale associée à une technique d’analgésie loco-régionale (bloc inter-scalénique) permettant des suites opératoires moins douloureuses (RAAC : Récupération améliorée après chirurgie).
La réparation de coiffe peut être associée à une ténotomie du long biceps (avec ou sans ténodèse), à une acromioplastie (en cas de bec acromial), à une résection acromio-claviculaire (en cas d’arthropathie acromio-claviculaire), à une ostéosynthèse (fracture de glène ou de tubérosité), à une neurolyse du nerf suprascapulaire (dans l’échancrure coracoïdienne ou spino-glénoïdienne).
La ténotomie du long biceps est presque systématique lors d’une réparation de la coiffe des rotateurs. Effectivement, ce tendon est très inflammatoire lors d’une rupture de coiffe. Sa section a prouvé son efficacité sur les douleurs. Il n’y a pas de retentissement fonctionnel chez les patients.
Les autres gestes associés pourront être réalisés si nécessaire en fonction du bilan pré-opératoire et des doléances du patient.
La réparation des tendons de la coiffe des rotateurs est permise grâce à des dispositifs implantables (résorbables ou non) qui sont fixés dans l’os dans la région des tubérosités (en fonction des tendons rompus), sur lesquels sont sertis des fils et des bandelettes qui lacent les tendons au contact de l’os préalablement avivé. Ce matériel est inerte et n’est pas destiné à être retiré.
Risques
En dehors des risques inhérents à toute chirurgie, les risques sont l’échec, la capsulite rétractile, la neuro-algodystrophie.
La qualité de l’os et des tendons ne permet pas toujours une réparation parfaite (étanche) des tendons. Parfois, il y a un démontage responsable d’une mobilisation secondaire des implants qui nécessite une reprise chirurgicale.
Un traumatisme post-opératoire peut-être aussi responsable d’une récidive de rupture tendineuse.
La capsulite rétractile se caractérise par une épaule très raide (en particulier en rotation externe passive coude au corps) et des douleurs.
La neuro-algodystrophie présente un tableau clinique similaire associé à des signes neuro-végétatifs (sueurs, marbrures, douleurs violentes fugaces, œdème…).
Ces complications nécessitent une prise en charge spécifique qui sont proposées par le chirurgien.
Suites opératoires
L’intervention est réalisée en chirurgie ambulatoire (entrée, chirurgie et sortie le même jour).
Pendant cette hospitalisation en ambulatoire, les soins ainsi que la surveillance sont assurés par l’équipe médicale et paramédicale.
Un kinésithérapeute de la clinique explique avant la sortie du patient les gestes autorisés, ceux proscrits et quelques mouvements d’auto-rééducation conseillés. Un document contenant des photos est remis au patient le jour de sa sortie pour lui rappeler les exercices à réaliser au domicile.
La sortie de la clinique se fait avec une écharpe maintenant le membre supérieur opéré. En fonction de la douleur, l’écharpe est conservée 2 à 4 jours après l’intervention.
Pendant les 12 premiers jours, une infirmière à domicile effectue tous les 2 jours les soins locaux ; Les fils sont résorbables et ne nécessitent pas d’être enlevés. Des antalgiques et des anti-inflammatoires sont prescrits les premiers jours en cas de douleurs.
La consultation avec le chirurgien a lieu environ un mois après l’opération : il apprécie l’état local (cicatrices, œdème), locorégional (souplesse de l’épaule, inflammation) et général (douleur, fièvre, asthénie).
Votre chirurgien pourra aussi effectuer une échographie lors de cette consultation post-opératoire pour vérifier la qualité de la réparation.
C’est lors de cette consultation que la rééducation est prescrite. Celle-ci doit être régulière (en générale 3 fois par semaine), et prolongée jusqu’à récupération d’un niveau fonctionnel satisfaisant (en général 2 à4 mois).
Il vous fixera des rendez-vous de consultations pour un suivi régulier. La possibilité d’une reprise des activités professionnelles est évaluée, ainsi que l’éventuelle nécessité d’un aménagement de poste ou d’un reclassement professionnel.
Résultats
Cette intervention permet de diminuer les douleurs dans la majorité des cas.
L’amplitude articulaire s’améliore également sensiblement après une rééducation bien suivie.
Les améliorations concernant la force motrice sont plus longues à obtenir.
Même si cette chirurgie ne doit pas être envisagée dans le seul but préventif, il est vrai qu’elle diminue le risque d’arthrose à moyen terme. Effectivement, on sait que l’évolution naturelle des ruptures de coiffe des rotateurs est de s’agrandir avec le temps. Le risque est donc une aggravation des douleurs et une diminution des mobilités. Si l’environnement tendineux de l’articulation de l’épaule est insuffisant, son fonctionnement sera disharmonieux et une usure précoce (arthrose) est possible.
Au total, en cas de rupture transfixiante de la coiffe des rotateurs, une prise en charge chirurgicale (réparation de coiffe sous arthroscopie) est le plus souvent justifiée.

 HEALTHCIE
HEALTHCIE